Notas
Domine la intususcepción fácilmente con la clase de repaso de enfermería, consejos, 5 preguntas de estilo NCLEX y un completo plan de cuidados de enfermería, todo en un solo lugar.

Descripción
La intususcepción suele aparecer en bebés sanos sin ninguna causa demostrable.
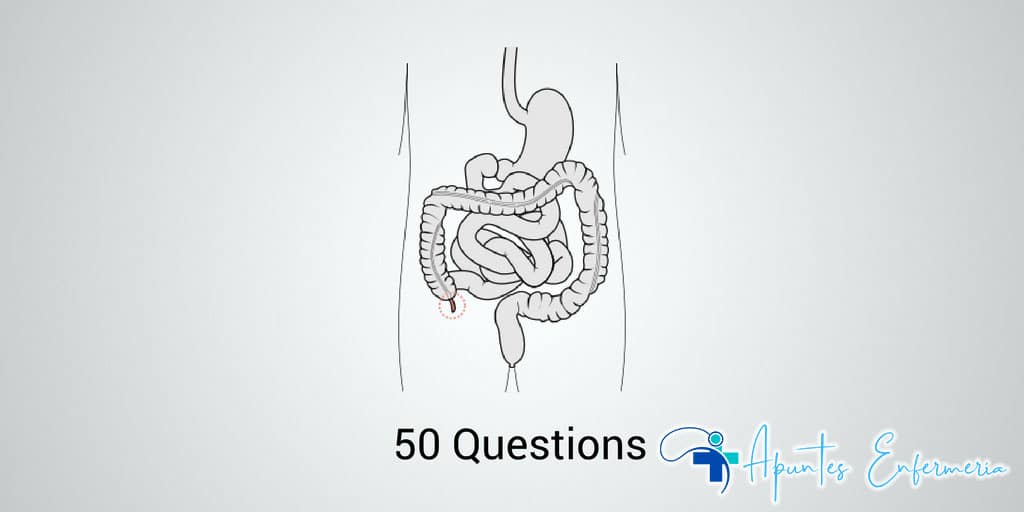
- La intususcepción es un proceso en el que un segmento de intestino invagina o se extiende hacia la luz intestinal contigua, provocando una obstrucción intestinal.
- Se produce con mayor frecuencia en la unión del íleon y el colon, aunque puede aparecer en otras partes del tracto intestinal.
- La invaginación es de arriba hacia abajo, la parte superior se desliza sobre la parte inferior arrastrando el mesenterio.
Fisiopatología
La patogénesis de la intususcepción no está bien establecida.
- Se cree que es secundaria a un desequilibrio en las fuerzas longitudinales a lo largo de la pared intestinal.
- Como resultado de un desequilibrio en las fuerzas de la pared intestinal, una zona del intestino invagina en el lumen del intestino adyacente.
- La porción invaginante del intestino (es decir, el intusceptum) se «telescopia» completamente hacia la porción receptora del intestino (es decir, el intuscipiens); este proceso continúa y le siguen áreas más proximales, permitiendo que el intusceptum avance a lo largo del lumen del intuscipiens.
- Si el mesenterio del intususceptum es laxo y la progresión es rápida, el intususceptum puede avanzar hasta el colon distal o el sigmoide e incluso prolapsar por el ano.
- El mesenterio del intuscepto se invagina con el intestino, dando lugar al proceso fisiopatológico clásico de cualquier obstrucción intestinal.
Estadísticas e incidencias
La gran variación geográfica en la incidencia de la invaginación intestinal entre países y ciudades dentro de un mismo país dificulta la determinación de la verdadera prevalencia de la enfermedad.
- Su incidencia estimada es de aproximadamente 1 caso por cada 2000 nacidos vivos.
- En Gran Bretaña, la incidencia varía entre 1,6 y 4 casos por cada 1. 000 nacidos vivos.
- En general, la proporción entre hombres y mujeres es de aproximadamente 3:1.
- A medida que avanza la edad, la diferencia de género se hace más marcada; en pacientes mayores de 4 años, la proporción hombre-mujer es de 8:1.
- Dos tercios de los niños con invaginación intestinal son menores de 1 año;. Lo más habitual es que la invaginación se produzca en lactantes de entre 5 y 10 meses.
- La intususcepción es la causa más común de obstrucción intestinal en pacientes de 5 meses a 3 años.
- La intususcepción puede representar hasta el 25% de las urgencias quirúrgicas abdominales en niños menores de 5 años, superando la incidencia de la apendicitis.
Causas
Sin embargo, en la mayoría de los casos no se puede identificar ninguna causa para la invaginación intestinal.
- Hiperperperistaltismo. Las contracciones normales del intestino en forma de onda agarran este punto de plomo y tiran de él y del revestimiento del intestino hacia el intestino por delante.
- Actividades del sistema digestivo. La inusual movilidad del ciego y el íleon que se presenta normalmente en los primeros años de vida también puede causar intususcepción.
Manifestaciones clínicas
La constelación de signos y síntomas de la invaginación intestinal representa una de las presentaciones más clásicas de cualquier enfermedad pediátrica;, sin embargo, la tríada clásica de vómitos, dolor abdominal y paso de sangre por el recto sólo se da en un tercio de los pacientes.
- Dolor abdominal. En raras circunstancias, los padres informan de 1 o más ataques previos de dolor abdominal en un plazo de 10 días a 6 meses antes del episodio actual ; el dolor en la invaginación es cólico, severo e intermitente.
- Vómitos. Inicialmente, los vómitos son no biliosos y reflexivos, pero cuando se produce la obstrucción intestinal, los vómitos se vuelven biliosos.
- Heces de gelatina de grosella. Los padres también informan de la evacuación de heces con aspecto de jalea de grosella ;, que es una mezcla de moco, mucosa desprendida y sangre derramada.
- Letargo. El letargo es un síntoma de presentación relativamente común en la invaginación intestinal ;. Se desconoce la razón por la que se produce el letargo, ya que no se ha descrito en otras formas de obstrucción intestinal.
Evaluación y hallazgos diagnósticos
El profesional de la salud generalmente puede hacer un diagnóstico a partir de:
- Tacto rectal. El profesional sanitario puede realizar un tacto rectal durante un intervalo de calma.
- Palpación. A menudo, el bebé no tolera la palpación y puede pedirse sedación; a menudo se puede palpar una masa en forma de salchicha a través de la pared abdominal.
- Radiografías. La radiografía simple de abdomen revela signos que sugieren intususcepción en sólo el 60% de los casos;. A medida que la enfermedad progresa, la evidencia radiográfica más temprana incluye una ausencia de aire en los cuadrantes inferior y superior derechos y una densidad de tejido blando en el cuadrante superior derecho presente en el 25-60% de los pacientes.
- Ultrasonografía. Un estudio informó de que la sensibilidad y la especificidad globales de la ecografía para detectar la intususcepción ileocólica eran del 97,9% y el 97,8%, respectivamente; los autores concluyeron que la ecografía debería utilizarse como examen de primera línea para la evaluación de una posible intususcepción pediátrica.
- Exploración por TC. La tomografía computarizada (TC) también se ha propuesto como una herramienta útil para diagnosticar la intususcepción;, sin embargo, los resultados de la TC no son fiables, y la TC conlleva riesgos asociados a la administración de contraste intravenoso, la exposición a la radiación y la sedación.
- Enema de contraste. La forma tradicional y más fiable de realizar el diagnóstico de intususcepción en niños es obtener un enema de contraste (ya sea de bario o de aire); el enema de contraste es rápido y fiable y tiene el potencial de ser terapéutico.
Masa salchicha palpable en el cuadrante superior derecho.
Gestión médica
A diferencia de la estenosis pilórica, la invaginación es una urgencia en el sentido de que un retraso prolongado es peligroso.
- Líquido intravenoso. Para todos los niños, inicie la reanimación con líquidos intravenosos y la descompresión nasogástrica lo antes posible.
- Enema terapéutico. Los enemas terapéuticos pueden ser hidrostáticos, con bario o contraste hidrosoluble, o neumáticos, con insuflación de aire; los enemas terapéuticos pueden realizarse bajo guía fluoroscópica o ultrasonográfica; la técnica elegida no es importante siempre que el radiólogo que realiza el enema se sienta cómodo con el método.
- Reducción quirúrgica. Si la reducción no quirúrgica no tiene éxito o si hay una perforación evidente, remita rápidamente al niño para que reciba atención quirúrgica (el riesgo de recurrencia de la invaginación después de la reducción quirúrgica es inferior al 5%).
- Laparoscopia. La laparoscopia se ha añadido al arsenal quirúrgico en el tratamiento de la intususcepción; laparoscopia se puede realizar en todos los casos de intususcepción; se ha informado de la reducción de la intususcepción, la confirmación de la reducción radiológica y la detección de puntos de plomo.
Manejo farmacológico
El tratamiento farmacológico no es actualmente un componente de la atención estándar para la invaginación intestinal. Los medicamentos se limitan a los utilizados para el control del dolor después de la cirugía. En el postoperatorio inmediato, se suele administrar morfina intravenosa ajustada al peso.
Gestión de enfermería
El manejo de enfermería de un niño con invaginación intestinal incluye:
Valoración de enfermería
La valoración de un niño con invaginación intestinal incluye:
- Examen físico. Los hallazgos físicos característicos de la intususcepción son una masa en forma de salchicha en el hipocondrio derecho y un vacío en el cuadrante inferior derecho (signo de Dance).
- Historial. El paciente con invaginación intestinal suele ser un bebé, a menudo uno que ha tenido una infección de las vías respiratorias superiores, que se presenta con vómitos, dolor abdominal, paso de sangre y mucosidad, letargo y masa abdominal palpable.
Diagnósticos de enfermería
Basándose en los datos de la evaluación, los principales diagnósticos de enfermería son:
- Dolor agudo relacionado con la invaginación intestinal.
- Volumen de líquido deficiente relacionado con vómitos, náuseas, fiebre y diaforesis.
- Patrón respiratorio ineficaz relacionado con la distensión y rigidez abdominal.
- Ansiedad relacionada con el cambio del estado de salud.
Intervenciones de enfermería
Las intervenciones de enfermería apropiadas para el bebé son:
- Líquidos intravenosos. Administrar fluidos intravenosos según lo ordenado; si el paciente está en shock, dar sangre o plasma según lo ordenado.
- Descompresión. Se introduce una sonda nasogástrica para descomprimir el intestino.
- Monitorizar la IO. Reemplace el volumen perdido según lo ordenado, y monitoree la entrada y salida en consecuencia.
- Educación. Eduque a los cuidadores de la familia sobre lo que ocurre durante la invaginación intestinal y sobre la cirugía, y responda a las preguntas para reducir la ansiedad.
Evaluación
Los objetivos se cumplen, como lo demuestran:
- El paciente muestra signos vitales estables.
- El paciente presenta una ingesta y una salida equilibradas.
- El dolor del paciente disminuye y está cómodo.
- El patrón de respiración del paciente es efectivo.
- La ansiedad del cuidador se resuelve.
Directrices de documentación
La documentación en un niño con invaginación intestinal incluye:
- Hallazgos individuales, incluidos los factores que afectan, las interacciones, la naturaleza de los intercambios sociales, los aspectos específicos del comportamiento individual.
- Entrada y salida.
- Características del vómito.
- Creencias y expectativas culturales y religiosas.
- Plan de atención.
- Plan de enseñanza.
- Respuestas a las intervenciones, enseñanzas y acciones realizadas.
- Logro o progreso hacia el resultado deseado.
Plan de cuidados de enfermería
Volumen de fluido deficiente
Volumen de fluido deficiente: Disminución del líquido intravascular, intersticial e intracelular.
Puede estar relacionado con
- Pérdidas excesivas por las vías normales
Posiblemente, se evidencie en
- Vómitos
- Disminución de la producción de orina
- Ingesta inadecuada de líquidos
- Signos y síntomas de deshidratación o desequilibrio electrolítico
Resultados deseados
- El niño será capaz de tolerar alimentos y líquidos apropiados para su edad sin vómitos ni reaparición de síntomas y no tendrá desequilibrios de líquidos y electrolitos.
| Intervenciones de enfermería | Justificación |
|---|---|
| Evaluar los signos y síntomas de deshidratación, como la escasa turgencia de la piel, la sequedad de las mucosas, la irritabilidad y el retraso en el llenado capilar. | Los vómitos repetidos y la ingesta insuficiente de líquidos pueden provocar deshidratación. |
| Evaluar la ingesta de líquidos y el gasto. | La medición de la ingesta y la eliminación de líquidos es un indicador importante del estado de líquidos del niño. |
| Controle los signos vitales con la mayor frecuencia posible. | Los cambios en los signos vitales, como la hipotensión, la taquicardia y el aumento de la temperatura, revelan hipovolemia. |
| Vigilar las características de las heces (consistencia y color). | Al principio, un niño con invaginación intestinal puede hacer heces normales, pero más tarde se observan heces con moco, llenas de sangre o gelatinosas. |
| Sugerir y ofrecer al bebé el uso de un chupete. | Chupar un chupete puede favorecer el movimiento peristáltico y el paso de los gases. |
| Administrar fluidos intravenosos según lo ordenado. | En el postoperatorio, se continúa con la administración de líquidos intravenosos para restablecer el desequilibrio electrolítico y promover una ingesta adecuada de líquidos. |
| Indique a los padres que pueden ofrecer líquidos claros y luego avanzar gradualmente en la dieta según la tolerancia. | Se administra una dieta líquida clara y luego se pasa a una dieta blanda hasta que se establezca una función intestinal normal. |
| Realizar una higiene bucal frecuente. | Una ingesta deficiente de líquidos puede provocar una boca seca y pegajosa. La atención al cuidado de la boca fomenta el interés por beber y reduce las molestias de la sequedad de las mucosas. |
Conocimiento deficiente: Ausencia o deficiencia de información cognitiva relacionada con un tema específico.
Puede estar relacionado con
- Falta de información sobre el estado de salud
Posiblemente, se evidencie por
- Solicitud de información sobre las causas de la enfermedad, cuidados postoperatorios o postprocedimiento
Resultados deseados
- Los padres verbalizan la comprensión de la invaginación intestinal, la necesidad de un enema de bario y la posibilidad de una intervención quirúrgica.
| Intervenciones de enfermería | Justificación |
|---|---|
| Evaluar los conocimientos de los padres sobre la enfermedad, los signos y síntomas, el régimen terapéutico y los procedimientos a seguir. | Promueve el desarrollo de un plan de instrucción eficaz. |
| Ofrecer a los padres una información clara y breve ; Puede utilizar material didáctico y fomentar las preguntas. | Garantiza la comprensión de las necesidades de atención en función de la capacidad de aprendizaje. |
| Enseñar a los padres los signos y síntomas de infección en la zona de la incisión y demostrar y permitir la demostración del cambio de apósitos. |
Sensibiliza sobre los signos y síntomas de la infección de la herida para facilitar una intervención inmediata. |
| Instruir a los padres para que vigilen la presencia de sangre en las heces, los cambios en las características de las heces o la diarrea o el estreñimiento o la ausencia de heces. | Revela una hemorragia gastrointestinal y una posible recurrencia o cronicidad de la enfermedad. |
| Instruir a los padres sobre los procedimientos de preparación para la reducción por enema de bario o cirugía y los cuidados antibióticos y postoperatorios que se le dan al niño. | Proporciona información sobre los cuidados que se pueden esperar durante la hospitalización. |
| Enseñe a los padres que inicialmente se ordenará un estado de «nada por orem» (NPO) y se le ofrecerán líquidos claros y progresará lentamente a la dieta habitual una vez que se le aconseje. |
Evita los vómitos o la distensión abdominal hasta que se resuelva el problema. |
| Educar a los padres sobre las restricciones de actividad. | Permite que la afección y/o la herida se curen y resuelvan por sí solas sin complicaciones. |
| Informar a los padres de que la eliminación de las heces marrones indica que la condición ha mejorado. | Proporciona a los padres la línea de base que se espera con la resolución exitosa del problema. |
Riesgo de lesiones
Diagnóstico NANDA Riesgo de lesión
Puede estar relacionado con
- Disfunción intestinal
Posiblemente, se evidencie en
- [no aplicable]
Resultados deseados
- La intususcepción se reducirá por la presión hidrostática.
- El paciente evacuará heces marrones normales.
| Intervenciones de enfermería | Justificación |
|---|---|
| Evaluar la presencia de dolor abdominal agudo Dolor abdominal agudo acompañado de llanto fuerte y acercamiento de las rodillas al pecho que puede ser episódico, vómitos, evacuación de heces marrones seguidas de heces rojas y gelatinosas, palidez, irritabilidad. |
Proporciona información sobre la presencia de intususcepción, que puede dar lugar a una obstrucción y, si no se trata, provocará una peritonitis. |
| Vigilar al niño mayor por la presencia de diarrea, estreñimiento y episodios de vómitos. | Revela la presencia de intususcepción y se necesita una evaluación adicional. |
| Observar la eliminación intestinal y características de las heces y la capacidad de eliminar el bario tras el procedimiento. |
Significa que el procedimiento de reducción del intestino afectado es exitoso, ya que la afección puede reaparecer en 36 horas. |
| Proporcionar una sonda nasogástrica conectada a la succión, Líquidos intravenosos para descomprimir el intestino y mantener el estado de hidratación y mantener la permeabilidad de la terapia según lo ordenado. |
Evita los episodios de vómitos y deshidratación y prepara al niño para el procedimiento de enema de bario para diagnosticar y reducir la invaginación. |
| Proporcionar información sobre el régimen terapéutico y dar la oportunidad de hacer preguntas sobre los procedimientos. | Disminuye la ansiedad y ayuda a eliminar el miedo a lo desconocido. |
| Tranquilizar a los padres y permitirles acompañar al niño durante el procedimiento. | Promueve la confianza y reduce la ansiedad. |
| Informar a los padres sobre la finalidad de la sonda y la sonda nasogástrica, el estado de NPO. |
Ofrece información sobre tratamientos para comprender y disminuir la ansiedad. |
| Informar a los padres de que puede ser necesaria la reducción quirúrgica si el enema de bario no consigue reducir la invaginación. | Prepara a los padres para una posible corrección quirúrgica. |
| Reforzar la información dada por el médico. | Proporciona información sobre la intervención quirúrgica si la reducción por enema de bario no tiene éxito o si hay obstrucción intestinal y necrosis. |